Spis treści
Co oznacza obniżony sygnał w rezonansie magnetycznym?
Obniżony sygnał w rezonansie magnetycznym (MRI) wskazuje, że dany obszar na obrazie jest ciemniejszy w porównaniu do otaczających tkanek. Taki wzór może ujawnić różnorodne nieprawidłowości. Ważne jest, aby zrozumieć, że interpretacja tego sygnału jest uzależniona od konkretnej sekwencji MRI użytej do badania. Dla przykładu, obrazy T1 i T2 dostarczają odmiennych informacji:
- obraz T1 – obniżony sygnał może sugerować obecność wody lub tłuszczu,
- obraz T2 – często wskazuje na patologiczne zmiany, takie jak obrzęk czy uszkodzenia tkanek.
Sygnał o obniżonej intensywności może wynikać z właściwości strukturalnych tkanki lub występowania patologii. Na przykład:
- tkanki włókniste,
- zmiany bliznowate charakteryzują się często niższą ilością wody, co skutkuje niską intensywnością sygnału.
Dlatego ocena tego zjawiska wymaga dokładnej analizy oraz uwzględnienia kontekstu klinicznego danego pacjenta. Przy diagnozowaniu obniżonego sygnału niezwykle istotne jest skonfrontowanie wyników MRI z klinicznym obrazem pacjenta. Takie podejście umożliwia precyzyjniejszą interpretację i określenie dalszych działań diagnostycznych. Każde wnioski powinny bazować na rzetelnej ocenie oraz starannej analizie wyników badań obrazowych.
Jakie są przyczyny obniżonego sygnału w MRI?
Obniżony sygnał w obrazach MRI może wynikać z różnorodnych przyczyn, w tym:
- torbiele,
- nowotwory,
- zmiany degeneracyjne.
Torbiele mogą być łagodne, jak na przykład torbiele proste, ale zdarzają się też bardziej złożone formy, takie jak torbiele pajęczynówki. Nowotwory, zarówno te łagodne, jak i złośliwe, mają istotny wpływ na intensywność sygnału. Struktury wywierające nacisk na mózg, jak guzy, prowadzą do lokalnych zmian w relaksacji protonów, co widoczne jest jako obniżenie sygnału. Zmiany degeneracyjne, zwłaszcza dotyczące krążków międzykręgowych, przyczyniają się do odwodnienia oraz degeneracji tkanek, co również skutkuje zmniejszeniem intensywności sygnału.
Dodatkowo, substancje paramagnetyczne, które mogą być obecne w organizmie, na przykład w wyniku stanów zapalnych czy krwawień, także wpływają na wyniki uzyskiwane w badaniach MRI. Analizując obniżony sygnał, niezwykle ważne jest uwzględnienie rodzaju sekwencji użytej w MRI oraz kontekstu klinicznego pacjenta. Porównując wyniki obrazowe z danymi klinicznymi, można precyzyjniej określić potencjalne patologie i skuteczniej zaplanować dalsze kroki diagnostyczne. Każda zmiana w sygnale wymaga uważnej oceny przez wykwalifikowanego specjalistę.
Jakie inne patologie mogą być związane z obniżonym sygnałem w obrazach MRI?
Obniżony sygnał w obrazach MRI może sugerować różnorodne patologiczne stany, które należy zidentyfikować podczas diagnostyki obrazowej. Należy do nich:
- produkty rozkładu krwi, które pojawiają się zazwyczaj po krwawieniach i prowadzą do niższej intensywności sygnału,
- obszary uszkodzonej tkanki podczas udarów mózgu, gdzie spadek sygnału wynika z gromadzenia się krwi,
- wapnienia, występujące w wyniku urazów lub procesów chorobowych, co ukazuje degeneracyjne zmiany w tkankach,
- różne formy zwłóknień, gdzie obniżony sygnał wynika z modyfikacji w strukturze tkanki, co stanowi wyzwanie w diagnostyce różnicowej,
- choroby neurologiczne, takie jak stwardnienie rozsiane, które mogą prezentować zarówno obszary z obniżonym, jak i podwyższonym sygnałem.
Obrazy T1 oraz T2 dostarczają cennych wskazówek na temat stanu tkanek, co znacząco ułatwia ich ocenę. Dodatkowo, obecność ciał obcych w organizmie także może wpływać na obniżenie sygnału, co ma kluczowe znaczenie w procesie diagnostycznym. Patologie związane z niskim sygnałem w MRI mogą dotyczyć zarówno stanów pooperacyjnych, jak i pourazowych, gdzie zmiany te wynikają z interwencji chirurgicznych lub urazów. Należy pamiętać, że każdy przypadek wymaga indywidualnej analizy, zwracając uwagę na kontekst kliniczny oraz sekwencje MRI, które mogą sugerować różnorodne problemy zdrowotne. W wielu sytuacjach konsultacja z ekspertem w dziedzinie neurologii lub radiologii jest kluczowa dla precyzyjnej interpretacji obrazów.
Co może oznaczać obecność torbieli lub guza w wynikach MRI?
Wyniki MRI, które wskazują na obecność torbieli lub guzów, niosą ze sobą cenne dane diagnostyczne. Torbiele zazwyczaj charakteryzują się sygnałem podobnym do płynu mózgowo-rdzeniowego, co sugeruje, że są wypełnione płynem. Jednak w sytuacjach, gdy zawartość torbieli jest gęstsza, na przykład z powodu obecności białka lub krwi, sygnał może się różnić, co komplikuje ich interpretację. Z kolei guzy najczęściej prezentują obniżony sygnał w obrazach T2-zależnych, co jest efektem ich gęstej struktury oraz niskiego poziomu wody.
Aby postawić trafną diagnozę, konieczne jest uwzględnienie dodatkowych parametrów oraz kontekstu klinicznego pacjenta. Każda zmiana w sygnale w związku z torbielami czy guzami wymaga skrupulatnej analizy obrazów. Ważne jest ustalenie, czy wskazują one na zmiany patologiczne, które mogą być zarówno łagodne, jak i złośliwe.
W przypadku podejrzeń nowotworowych lub innych nieprawidłowości kluczowe jest przeprowadzenie dalszych badań, takich jak:
- biopsja,
- dodatkowe obrazowanie.
Diagnostyka obrazowa ma zatem fundamentalne znaczenie dla ustalenia diagnozy oraz planowania kolejnych działań terapeutycznych.
W jaki sposób struktury uciskające mogą wpływać na sygnał w rezonansie magnetycznym?
Struktury wywierające ucisk mogą znacząco wpływać na wyniki rezonansu magnetycznego (MRI), prowadząc do lokalnych zmian w sygnale obrazów. Na przykład:
- guzy,
- krwiaki,
- obrzęki mózgu.
Oddziałują one na otaczające tkanki, co skutkuje niedokrwieniem, obrzękiem oraz przekształceniem struktury tkanek nerwowych. Dodatkowo, mogą one zakłócać przepływ płynu mózgowo-rdzeniowego, co wpływa na kształt i symetrię układu komorowego mózgu. Guzy o dużej gęstości zazwyczaj manifestują się w obrazach MRI jako obszary o obniżonym sygnale, co jest rezultatem zmniejszonej intensywności sygnału z sąsiednich tkanek.
Tego rodzaju sytuacje niekiedy komplikują interpretację wyników, co wymaga szczegółowej analizy kontekstu klinicznego pacjenta. Ucisk wywołujący niedokrwienie prowadzi także do zaburzeń w relaksacji protonów, co wpływa na ostateczny wygląd MRI.
W diagnostyce obrazowej kluczowe jest zrozumienie relacji między obszarami o zmniejszonym sygnale a obecnością struktur uciskających. Staranna analiza wyników obrazowych oraz informacji klinicznych sprzyja lepszemu planowaniu przyszłych badań i interwencji terapeutycznych. Co więcej, warto pamiętać, że zmiany w wynikach MRI mogą być związane z różnorodnymi patologiami, które mają istotny wpływ na zdrowie pacjenta.
Jak niesymetryczny układ komorowy wpływa na interpretację wyników MRI?
Niesymetryczny układ komorowy widoczny w rezonansie magnetycznym (MRI) ma znaczący wpływ na analizę obrazów medycznych. Tego rodzaju asymetria może wskazywać na różnorodne problemy zdrowotne, w tym:
- guzy,
- krwiaki,
- udar mózgu.
Zwiększona objętość komory najczęściej sugeruje, że dochodzi do zaników tkanki mózgowej. Z kolei mniejsza objętość może wskazywać na ucisk wywołany przez otaczające struktury, co jest typowe w stanach zapalnych oraz w wielu innych chorobach. Aby prawidłowo ocenić niesymetryczność, istotne jest uwzględnienie różnych aspektów klinicznych oraz stanu neurologicznego pacjenta.
W przypadku udarów mózgu często obserwuje się obrzęk czy zmiany martwicze, co może skomplikować ocenę symetrii komór. Dodatkowo guzy nowotworowe mogą powodować przesunięcia oraz deformacje układu komorowego, które są wyraźnie widoczne w badaniach MRI. Kluczowe dla właściwej oceny wpływu niesymetrycznego układu komorowego na różne patologie jest ścisłe współdziałanie radiologa z neurologiem.
Staranna analiza wyników MRI, w kontekście specyficznych danych klinicznych, znacząco poprawia precyzję diagnozy. Takie podejście zwiększa efektywność terapii, umożliwiając zauważenie subtelnych zmian, które mogą odegrać kluczową rolę w diagnostyce i leczeniu.
Co to jest zwyrodnienie i jak objawia się w badaniach MRI?
Zwyrodnienie to proces, który prowadzi do wielu zmian widocznych w badaniach MRI. W przypadku kręgosłupa, zauważalne zmiany skutkują obniżeniem sygnału w obrazach T2, a przyczyną tego zjawiska jest odwodnienie tkanki. Natomiast w mózgu degeneracja może manifestować się poprzez:
- zanik kory mózgowej,
- zwiększenie przestrzeni wypełnionych płynem mózgowym.
Zmiany w istocie białej często sugerują długotrwałe procesy degeneracyjne, co objawia się spadkiem intensywności sygnału. Na obrazach T2, obniżony sygnał bywa oznaką problemów, takich jak:
- zmiany bliznowate,
- zanik tkanki nerwowej.
Osteofity, czyli wyrośla kostne, również są typowym objawem degeneracyjnym, ukazującym się w obrazach MRI jako obszary o zmienionym sygnale. Takie zmiany mogą prowadzić do bólu i ograniczeń w ruchomości pacjentów. Diagnostyka obrazowa dotycząca zwyrodnień odgrywa kluczową rolę w ustalaniu dalszych działań terapeutycznych. Aby prawidłowo odczytać wyniki, niezbędna jest współpraca specjalistów oraz zestawienie danych obrazowych z informacjami klinicznymi pacjenta. Taka synteza pozwala zwiększyć dokładność diagnozy oraz skuteczność kolejnych interwencji.
Jakie zmiany zwyrodnieniowe są widoczne w obrazach T2-zależnych?
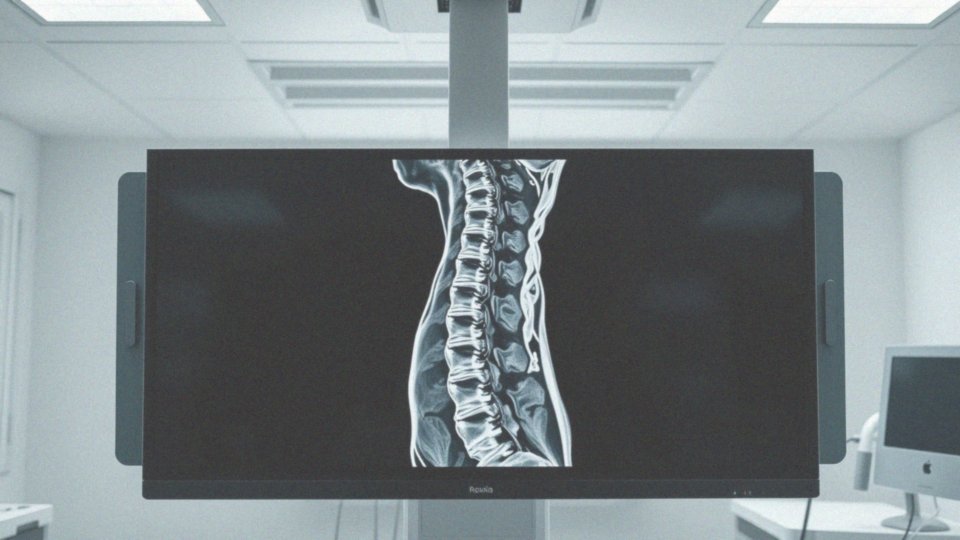
W obrazach T2-zależnych zmiany degeneracyjne manifestują się jako obszary z niższym sygnałem. To zjawisko wynika z utraty wody w tkankach, co prowadzi do ich odwodnienia oraz degeneracji. Na przykład, krążki międzykręgowe powinny wykazywać jasny sygnał, lecz często ujawniają ciemniejsze partie, co jednoznacznie wskazuje na ich uszkodzenia. Procesy degeneracyjne mogą prowadzić do powstawania:
- zwłóknień,
- pęknięć,
- osteofitów,
co wpływa na intensywność sygnału. Dodatkowo, zmiany w chrząstce stawowej także obniżają sygnał. W kontekście degeneracji kręgosłupa, obecność osteofitów odgrywa szczególnie istotną rolę, ponieważ mogą one uciskać sąsiadujące tkanki, co ma znaczenie dla wyników obrazowania. Aby dokładnie ocenić te zmiany, niezwykle ważne jest połączenie wyników obrazowych z obserwacjami klinicznymi. Analiza badań obrazowych powinna być zawsze zintegrowana z całościowym obrazem klinicznym pacjenta. Takie podejście nie tylko zwiększa precyzję diagnostyki, ale także pozwala na lepsze planowanie dalszych działań terapeutycznych.
Jak obniżony sygnał z krążków międzykręgowych jest interpretowany w kontekście zmian patologicznych?
Obniżony sygnał z krążków międzykręgowych, zauważany w obrazach T2-zależnych, często wskazuje na obecność zmian degeneracyjnych. Na przykład, odwodnienie tkanek może prowadzić do różnych problemów zdrowotnych. Utrata wody wpływa nie tylko na elastyczność dysków, ale także na ich wysokość, co w efekcie może skutkować:
- bólem kręgosłupa,
- ograniczoną ruchomością.
Zjawisko degeneracji najczęściej związane jest z wiekiem oraz przebywanym obciążeniem mechanicznym kręgosłupa, a jego skutki mogą prowadzić do uciążliwych objawów bólowych u osób, które mają trudności z poruszaniem się. Co więcej, obniżony sygnał z krążków często sugeruje ryzyko przepukliny dysku, co stanowi poważne zagrożenie dla zdrowia kręgosłupa. W diagnostyce obrazowej kluczowe jest zrozumienie kontekstu klinicznego, co pozwala lepiej uchwycić przyczyny obserwowanych zjawisk. Każda analiza wyników radiologicznych powinna być połączona z informacjami dotyczącymi pacjenta, aby umożliwić dokładniejszą interpretację wyników MRI. Warto pamiętać, że zmiany mogą być widoczne także w sąsiednich tkankach, co dodatkowo wpływa na obniżony sygnał z krążków. Staranna analiza obrazów MRI oraz znajomość historii medycznej pacjenta wspierają identyfikację potencjalnych problemów i podejmowanie decyzji o dalszym leczeniu.
Jakie są możliwości diagnozowania patologii związanych z obniżonym sygnałem w MRI?
Diagnostyka patologii, które objawiają się obniżonym sygnałem w badaniach rezonansu magnetycznego (MRI), opiera się na różnorodnych metodach oraz narzędziach badawczych. Szczegółowa analiza obrazów uzyskanych w sekwencjach T1, T2 i FLAIR odgrywa w tym procesie kluczową rolę. Obniżony sygnał może być interpretowany na wiele sposobów w kontekście klinicznym. Dla przykładu:
- w sekwencjach T1 niższy sygnał najczęściej wskazuje na obecność wody lub tłuszczu w tkankach,
- w sekwencjach T2 tego typu sygnał może sugerować występowanie stanów zapalnych bądź uszkodzeń w tkankach.
Kolejnym istotnym krokiem jest ocena kontrastu po zastosowaniu środka kontrastowego, co pozwala na wykrycie dodatkowych nieprawidłowości, takich jak guzy czy zmiany degeneracyjne. Ważne jest także połączenie wyników obrazowych z danymi klinicznymi pacjenta, w tym z objawami oraz historią jego choroby. To integracyjne podejście umożliwia lekarzom opracowanie trafniejszych hipotez diagnostycznych. Dodatkowo, korzystanie z badań uzupełniających, takich jak:
- tomografia komputerowa (TK),
- testy laboratoryjne.
Dostarczają one wartościowych informacji, które są istotne dla różnicowania różnych rodzajów patologii, w tym zmian zwyrodnieniowych, zapalnych, nowotworowych oraz pourazowych. Kluczowa jest także analiza kliniczna, która wspiera interpretację wyników MRI. Umożliwia to dostosowanie dalszych działań diagnostycznych i terapeutycznych do indywidualnych potrzeb pacjenta. Ostateczne potwierdzenie wszystkich zgromadzonych danych jest niezbędne, aby docelowo uzyskać jak najbardziej precyzyjną diagnozę i skuteczną interwencję.
Jaką rolę odgrywa analiza specjalistyczna w diagnostyce obrazowej?
W diagnostyce obrazowej, a szczególnie w rezonansie magnetycznym (MRI), specjalistyczna analiza odgrywa niezwykle ważną rolę. Eksperci, tacy jak radiolodzy i neurolodzy, starannie przeglądają obrazy, zwracając uwagę na techniczne parametry badania, takie jak:
- używane sekwencje MRI,
- charakterystyka zaobserwowanych zmian,
- sygnał,
- kształt,
- granice.
W trakcie analizy wyników MRI kluczowe jest identyfikowanie różnych patologii, które odzwierciedlają się w unikalnych wzorcach sygnałowych. Precyzyjna ocena umożliwia różnicowanie pacjentów oraz wykrywanie zmian degeneracyjnych, a także ustalanie, czy zmiany mają związek z:
- nowotworami,
- torbielami,
- stanami zapalnymi.
Dokładne przeprowadzenie analizy łączy wyniki obrazowania z danymi klinicznymi pacjenta. Dzięki temu uzyskuje się pełniejszy obraz jego stanu zdrowia. Na przykład, zmiany sygnału mogą się różnić w zależności od zastosowanej sekwencji MRI, co wymaga biegłej interpretacji ze strony specjalisty. W efekcie rzetelna analiza nie tylko wspiera proces diagnostyczny, ale także wskazuje przyszłe kierunki oceny oraz leczenia pacjenta, co jest kluczowe dla podejmowania właściwych decyzji terapeutycznych.